Dispositivos Médicos
1.-Definición de dispositivo Médico
Todo instrumento, aparato, utensilo, máquina, implante, reactivo in vitro o calibrador, software, material o producto similar o relacionado que no logra el efecto principalperseguido en o sobre el organismo humano por medios farmacológicos, inmunológicos o metabólicos y está concebido para ser empleado en seres humanos de los siguientes fines:
2.-Pasado, Presente y Futuro de los dispositivos médicos
 Pasado:El elemento precursor del equipo electrocardiográfico fue el galvanómetro desarrollado por Galvani en 1794, el cual cuando detectaba una corriente eléctrica producía una deflexión en un medidor. En 1849, DuBois-Reymond amplió este dispositivo para que hiciera medición de la corriente y llamó a este aparato Rheotome.
Pasado:El elemento precursor del equipo electrocardiográfico fue el galvanómetro desarrollado por Galvani en 1794, el cual cuando detectaba una corriente eléctrica producía una deflexión en un medidor. En 1849, DuBois-Reymond amplió este dispositivo para que hiciera medición de la corriente y llamó a este aparato Rheotome.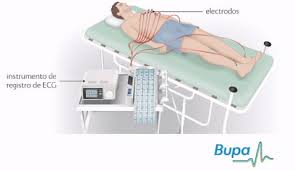 presente:Electrocardiógrafo digital de 12 canales que opera como interfase para PC o Laptop, para realizar electrocardiogramas y pruebas de esfuerzo.
presente:Electrocardiógrafo digital de 12 canales que opera como interfase para PC o Laptop, para realizar electrocardiogramas y pruebas de esfuerzo..jpg) futuro: El aparato –bautizado Electrosmart- funciona a través de doce sensores que se conectan al cuerpo del paciente, y mediante un pequeño transmisor se transfiere la información obtenida a un teléfono celular mediante bluetooth. Al contar con la posibilidad de subir los datos a Internet, se facilita la consulta rápida con el especialista y así se agilizan los diagnósticos correspondientes. De esta manera, tanto los costos económicos como los tiempos de espera frente a determinadas situaciones críticas, se reducen ampliamente.
futuro: El aparato –bautizado Electrosmart- funciona a través de doce sensores que se conectan al cuerpo del paciente, y mediante un pequeño transmisor se transfiere la información obtenida a un teléfono celular mediante bluetooth. Al contar con la posibilidad de subir los datos a Internet, se facilita la consulta rápida con el especialista y así se agilizan los diagnósticos correspondientes. De esta manera, tanto los costos económicos como los tiempos de espera frente a determinadas situaciones críticas, se reducen ampliamente. Leonardo Da Vinci ( 1452-1519 ) se dice que se originó el concepto respirador cuando sugirió que una tela finamente tejida ser sumergido en agua para proteger a los
Leonardo Da Vinci ( 1452-1519 ) se dice que se originó el concepto respirador cuando sugirió que una tela finamente tejida ser sumergido en agua para proteger a losAunque en general los respiradores modernos operan automáticamente, es posible ventilar a un paciente por tiempo indefinido con una máscara de bolsa con válvula. Después del huracán Katrina, personal dedicado ventiló a los pacientes del Hospital de Nueva Orleansdurante días con esta máquina de sencilla operación.
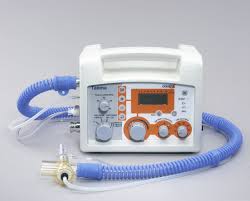 PRESENTE:Los respiradores se utilizan principalmente con pacientes de cuidados intensivos, que permanecen en casa y que llegan a los servicios de emergencia (como unidades independientes) y en anestesia (como componentes de una máquina de anestesia). marineros de un arma de polvo tóxico que había creado. Hoy en día , hay dos tipos de respiradores : el respirador purificador de aire y el respirador de suministro de aire . Pulmón Protector
PRESENTE:Los respiradores se utilizan principalmente con pacientes de cuidados intensivos, que permanecen en casa y que llegan a los servicios de emergencia (como unidades independientes) y en anestesia (como componentes de una máquina de anestesia). marineros de un arma de polvo tóxico que había creado. Hoy en día , hay dos tipos de respiradores : el respirador purificador de aire y el respirador de suministro de aire . Pulmón Protector Lewis P. Haslett obtuvo la primera patente de los Estados Unidos en 1849 para el respirador purificador de aire . Llamado " Pulmón Protector de Haslett, " el usuario tiene acceso a aire filtrado , debido a las dos válvulas de chapaleta de un solo sentido . Una válvula permite la inhalación de aire a través de un filtro de lana humedecida u otro material poroso y el otro aire exhalado se libera en la atmósfera.
Como respirador artificial o ventilador médico se puede definir cualquier máquina diseñada para mover aire hacia dentro y fuera de los pulmones, con el fin de suplir el mecanismo de la respiración de un paciente que físicamente no puede respirar o respira insuficientemente.
.jpg) FUTURO: De momento es un proyecto pero la posibilidad de contar con este tipo de implantes portátiles abre posibilidades impresionantes.
FUTURO: De momento es un proyecto pero la posibilidad de contar con este tipo de implantes portátiles abre posibilidades impresionantes.
Se trata de un sistema que toma sangre cargada de dióxido de carbono y devuelve sangre cargada con oxígeno, básicamente el intercambio gaseóso que hacen los pulmones.
Si el primer marcapasos del Doctor Jorge Reynolds Pombo se llevaba en una carretilla y funcionaba con una batería de coche, los más usuales que ya usan 70 millones de personas caben en la palma de una mano y los próximos para algunas patologías podrían ser la cuarta parte de un grano de arroz ¿qué podemos esperar de los respiradores artificiales y más aún de los pulmones artificiales con sistemas de circulacion extracorpórea. (Se considera que Jorge Reynolds inventó el marcapasos en 1958, aunque también Albert Hyman, construyó un estimulador del corazón con manivela en 1933, cuando mantuvo con vida artificial a un perro durante 45 minutos)
La batería del primer marcapasos era la del propio coche de Reynolds, un Triumph deportivo.
ESTETOSCOPIOS
 PASADO:El estetoscopio fue inventado en Francia por el médico René Laënnec en 1816, quien dio a conocer su trabajo en la obra De l’auscultation médiate ou Traité du Diagnostic des Maladies des Poumon et du Coeur publicado en 1819. Todo comenzó debido a la gran timidez de Laënnec y la vergüenza que sentía al acercar su oído al pecho de las pacientes
PASADO:El estetoscopio fue inventado en Francia por el médico René Laënnec en 1816, quien dio a conocer su trabajo en la obra De l’auscultation médiate ou Traité du Diagnostic des Maladies des Poumon et du Coeur publicado en 1819. Todo comenzó debido a la gran timidez de Laënnec y la vergüenza que sentía al acercar su oído al pecho de las pacientes
 PRESENTE:Existen de varios modelos pero los más usados son los del tipo Littman y los del tipo Sprague-Rappaport.Permiten escuchar los sonidos dentro del interior del organismo en los siguientes niveles:
PRESENTE:Existen de varios modelos pero los más usados son los del tipo Littman y los del tipo Sprague-Rappaport.Permiten escuchar los sonidos dentro del interior del organismo en los siguientes niveles:
- Nivel cardíaco: soplos, presión arterial.
- Nivel pulmonar: aparición de roncus, crepitancias, sibilancias, etc
- Nivel abdominal: ruidos peristálticos
Los tipos de aparatos varían según su diseño y material, el largo promedio es de unos 70 cm.
 FUTURO:Impresionante avance de la medicina. Un estetoscopio bluetooth, conectado a una pc. El mejor oido posible.
FUTURO:Impresionante avance de la medicina. Un estetoscopio bluetooth, conectado a una pc. El mejor oido posible.
MARCAPASOS
 PASADO:En 1926, el Doctor Mark C. Lidwell en el hospital Royal Prince Alfred de Sídney, apoyado por el físico Edgar H Booth de la Universidad de Sídney, inventaron un dispositivo portátil que se conectaba a un "punto de disparo" en el corazón, y que consistía en dos electrodos; uno era una almohadilla empapada en solución salina aplicada sobre la piel y otro era una aguja aislada excepto la punta que se clavaba en la cámara cardíaca apropiada. El ritmo del marcapasos era variable desde 80 hasta 120 pulsos por minuto y de la misma manera, el voltaje variaba desde 1.5 hasta 120 voltios. En 1928, este dispositivo fue usado para revivir un niño que había nacido muerto en el hospital materno Crown Street en Sídney, cuyo corazón continuó latiendo "por voluntad propia" después de 10 minutos de estimulación.
PASADO:En 1926, el Doctor Mark C. Lidwell en el hospital Royal Prince Alfred de Sídney, apoyado por el físico Edgar H Booth de la Universidad de Sídney, inventaron un dispositivo portátil que se conectaba a un "punto de disparo" en el corazón, y que consistía en dos electrodos; uno era una almohadilla empapada en solución salina aplicada sobre la piel y otro era una aguja aislada excepto la punta que se clavaba en la cámara cardíaca apropiada. El ritmo del marcapasos era variable desde 80 hasta 120 pulsos por minuto y de la misma manera, el voltaje variaba desde 1.5 hasta 120 voltios. En 1928, este dispositivo fue usado para revivir un niño que había nacido muerto en el hospital materno Crown Street en Sídney, cuyo corazón continuó latiendo "por voluntad propia" después de 10 minutos de estimulación.
 PRESENTE:En mayo del 2013, Patrick Rosset, reponsable de producción de la empresa Medtronic en Suiza, mostró la línea de producción de un marcapasos implantable no más grande que un dedal. Al tener un tamaño tan reducido, los médicos podrán insertar el marcapasos por medio de un tubo, llamado catéter, a través de una pequeña incisión en la pierna y dirigirlo hasta el corazón. La operación será menos invasiva y complicada.
PRESENTE:En mayo del 2013, Patrick Rosset, reponsable de producción de la empresa Medtronic en Suiza, mostró la línea de producción de un marcapasos implantable no más grande que un dedal. Al tener un tamaño tan reducido, los médicos podrán insertar el marcapasos por medio de un tubo, llamado catéter, a través de una pequeña incisión en la pierna y dirigirlo hasta el corazón. La operación será menos invasiva y complicada.
 FUTURO:¿Cómo debería ser el mejor marcapasos? Por supuesto pequeño, lo menos invasivo posible y que se coloque con facilidad, reduciendo así el riesgo por cambio de baterías y las posibles complicaciones (infecciones de la herida, o desplazamientos del marcapasos por disección de los músculos), y que además no tenga que ser reemplazado con frecuencia y todavía será mejor si la vida de sus baterías es larga. Estas serían, sin duda, las características del marcapasos ideal.
FUTURO:¿Cómo debería ser el mejor marcapasos? Por supuesto pequeño, lo menos invasivo posible y que se coloque con facilidad, reduciendo así el riesgo por cambio de baterías y las posibles complicaciones (infecciones de la herida, o desplazamientos del marcapasos por disección de los músculos), y que además no tenga que ser reemplazado con frecuencia y todavía será mejor si la vida de sus baterías es larga. Estas serían, sin duda, las características del marcapasos ideal.
Marcapasos sin pilas
Y ahí está la biomedicina avanzando a paso seguro. Aunque el camino es largo, la carrera por diseñar el mejor marcapasos empezó ya hace unos años. El último avance en este campo es el marcapasos sin pilas. Basado en un reloj de pulsera automático, es accionado por el movimiento del corazón. El prototipo de este dispositivo fue presentado en el Congreso ESC 2014.
APARATO DE IMAGINOLOGIA
 PASADO:Antes del 8 de Noviembre de 1895, el diagnóstico médico se realizaba por el interrogatorio al paciente, por la palpación y por la auscultación. Fue tal la magnitud del descubrimiento que a los pocos meses del anuncio, ya se realizaban en el mundo exámenes radiográficos con fines médicos, y se había inventado y popularizado la fluoroscopía.
PASADO:Antes del 8 de Noviembre de 1895, el diagnóstico médico se realizaba por el interrogatorio al paciente, por la palpación y por la auscultación. Fue tal la magnitud del descubrimiento que a los pocos meses del anuncio, ya se realizaban en el mundo exámenes radiográficos con fines médicos, y se había inventado y popularizado la fluoroscopía.
Luego, en las siguientes décadas, fue impresionante el impulso con que se desarrolló esta especialidad. Ya no solo era cuestión de poder ver los huesos en patología traumática u osteoarticular, sino el poder ver, con la evolución de las sustancias de contraste, otras estructuras internas como el tubo digestivo, el sistema urinario, los vasos sanguíneos, etc.
Este notable evento fue merecedor en 1901 del primer premio Nobel de Física, y resultó en un cambio trascedental en el manejo de nuestros pacientes al aportar la piedra angular de una nueva especialidad médica de desarrollo vertiginoso: la radiología, que permitía estudiar al paciente por dentro, haciendo cada vez más preciso el diagnóstico de las enfermedades.
 PRESENTE:La más reciente aportación de la tecnología al diagnóstico por la imagen es la resonancia magnética. Su descubrimiento les valió el premio Nobel de Física en 1952 a Bloch y Purcell, pero no fue hasta 1981 que se publicaron los estudios de los primeros pacientes sometidos a la técnica de R.M. con la espectroscopía, lo que permitiría una localización precisa de la fuente de la actividad metabólica en vivo.
PRESENTE:La más reciente aportación de la tecnología al diagnóstico por la imagen es la resonancia magnética. Su descubrimiento les valió el premio Nobel de Física en 1952 a Bloch y Purcell, pero no fue hasta 1981 que se publicaron los estudios de los primeros pacientes sometidos a la técnica de R.M. con la espectroscopía, lo que permitiría una localización precisa de la fuente de la actividad metabólica en vivo.
La gran diferencia de la resonancia magnética con todas las otras técnicas radica en que en lugar de radiaciones utiliza un pulso de radiofrecuencia y, una vez finalizado el pulso, se capta una señal proveniente del paciente, la cual es procesada por un equipo computarizado para reconstruir una imagen.
 FUTURA:Debido al continuo mejoramiento de los equipos de Rayos X (primero el seriógrafo, luego la angiografía por sustracción digital) a la aparición de otras modalidades de imagen y material biomédico, la radiología tiende a convertirse en el pilar fundamental del diagnóstico y en algunos casos de tratamiento.
FUTURA:Debido al continuo mejoramiento de los equipos de Rayos X (primero el seriógrafo, luego la angiografía por sustracción digital) a la aparición de otras modalidades de imagen y material biomédico, la radiología tiende a convertirse en el pilar fundamental del diagnóstico y en algunos casos de tratamiento.
Se prevee que en un futuro no muy lejano, el paciente ingresará en una cabina durante pocos minutos, donde una máquina altamente computarizada, obtendrá toda la información de la morfología interna de sus órganos, así como también información de análisis bioquímicos.
Luego los médicos tratantes: el especialista clínico, el cirujano, el intervencionista, etc, pasarán a una sala o pequeño auditorio donde verán una imagen holográfica tridimensional que es producida por el cruce de rayos láser, donde podrán realizar un diagnóstico de precisión y decidir el mejor tratamiento.
DIALISIS
 PASADO:INVENTADA POR EL MÉDICO HOLANDES WILLEM KOLFF
PASADO:INVENTADA POR EL MÉDICO HOLANDES WILLEM KOLFF
 PRESENTE:la diálisis es un tipo de terapia renal conjuntiva usada para proporcionar un reemplazo artificial para la función perdida del riñón debido a una falla renal. Es un proceso desoporte vital y trata todas las enfermedades de la vejiga. La diálisis puede ser usada para pacientes muy enfermos que han perdido repentinamente su función renal (falla renal aguda) o para pacientes absolutamente estables que han perdido permanentemente su función renal (enfermedad renal en estado terminal). Cuando son sanos, los riñones extraen los productos de desecho de la sangre (por ejemplo potasio, ácido, y urea) y también quitan exceso de líquido en forma de orina. Los tratamientos de diálisis tienen que duplicar ambas funciones, eliminación de desechos (con diálisis) y eliminación de líquido (con ultrafiltración). Es un factor de riesgo para la enfermedad de Wernicke.
PRESENTE:la diálisis es un tipo de terapia renal conjuntiva usada para proporcionar un reemplazo artificial para la función perdida del riñón debido a una falla renal. Es un proceso desoporte vital y trata todas las enfermedades de la vejiga. La diálisis puede ser usada para pacientes muy enfermos que han perdido repentinamente su función renal (falla renal aguda) o para pacientes absolutamente estables que han perdido permanentemente su función renal (enfermedad renal en estado terminal). Cuando son sanos, los riñones extraen los productos de desecho de la sangre (por ejemplo potasio, ácido, y urea) y también quitan exceso de líquido en forma de orina. Los tratamientos de diálisis tienen que duplicar ambas funciones, eliminación de desechos (con diálisis) y eliminación de líquido (con ultrafiltración). Es un factor de riesgo para la enfermedad de Wernicke.
 FUTURO:Se viene trabajando intensamente en la búsqueda de alternativas para hacer riñones artificiales en biointegración con el paciente. Algunas alternativas en estudio son las siguientes:
FUTURO:Se viene trabajando intensamente en la búsqueda de alternativas para hacer riñones artificiales en biointegración con el paciente. Algunas alternativas en estudio son las siguientes:
![]() En la Universidad de California, Los Ángeles, los doctores Allen Nissenson y Víctor Gura prueban un sistema de diálisis atado a la cintura del paciente y operado por batería. Está hecho con membranas, desarrolladas con nanotecnología, que actúan como filtro y como tubulillos, muy similar al riñón humano. Es una máquina portable que simula el riñón sano. Este aparato estará disponible para experimentación en humanos alrededor del año 2013.
En la Universidad de California, Los Ángeles, los doctores Allen Nissenson y Víctor Gura prueban un sistema de diálisis atado a la cintura del paciente y operado por batería. Está hecho con membranas, desarrolladas con nanotecnología, que actúan como filtro y como tubulillos, muy similar al riñón humano. Es una máquina portable que simula el riñón sano. Este aparato estará disponible para experimentación en humanos alrededor del año 2013.
![]() En California y en Vicenza, Italia, se viene trabajando en un aparato portable para remover toxinas. Se trata de un aparato removible que no interfiere con actividades físicas, como nadar o correr.
En California y en Vicenza, Italia, se viene trabajando en un aparato portable para remover toxinas. Se trata de un aparato removible que no interfiere con actividades físicas, como nadar o correr.
![]() En la Universidad de Michigan, el Dr. Humes viene trabajando en incorporar células cultivadas de riñón que se desarrollan de células madres y que proveen las funciones del riñón biológico. Este método tiene todavía muchos problemas que superar y es posible que pasen muchos años para considerar su uso.
En la Universidad de Michigan, el Dr. Humes viene trabajando en incorporar células cultivadas de riñón que se desarrollan de células madres y que proveen las funciones del riñón biológico. Este método tiene todavía muchos problemas que superar y es posible que pasen muchos años para considerar su uso.
![]() En la Universidad de Tokar, Tokio, se viene desarrollando un riñón bioartificial con características muy parecidas al riñón humano.
En la Universidad de Tokar, Tokio, se viene desarrollando un riñón bioartificial con características muy parecidas al riñón humano.
RAYOS X
 PASADO::El físico alemán Wilhelm Roentgen produjo en 1895 radiación electromagnética en la longitud de onda correspondiente a los Rayos X., descubrimiento por el que ganó el Premio Nobel de Física en 1901.
PASADO::El físico alemán Wilhelm Roentgen produjo en 1895 radiación electromagnética en la longitud de onda correspondiente a los Rayos X., descubrimiento por el que ganó el Premio Nobel de Física en 1901.
 PRESENTE:Este descubrimiento, que cumple 115 años, ha resultado de gran utilidad para elavance de la medicina, ya que ha favorecido el diagnóstico y la pronta localización de anomalías en el sistema oseo y en órganos vitales. Algunos ejemplo de los beneficios de esta tecnología son: la detección de fracturas, esguinces, malformaciones, quistes e incluso descalcificación propia de laosteoporosis. Lamentablemente su uso no tiene una eficiencia satisfactoria encerebro y músculos.
PRESENTE:Este descubrimiento, que cumple 115 años, ha resultado de gran utilidad para elavance de la medicina, ya que ha favorecido el diagnóstico y la pronta localización de anomalías en el sistema oseo y en órganos vitales. Algunos ejemplo de los beneficios de esta tecnología son: la detección de fracturas, esguinces, malformaciones, quistes e incluso descalcificación propia de laosteoporosis. Lamentablemente su uso no tiene una eficiencia satisfactoria encerebro y músculos.
 FUTURO:Hasta el momento no se han registrado avanzes o una vision del futuro pero se cree que sera mas accesible.
FUTURO:Hasta el momento no se han registrado avanzes o una vision del futuro pero se cree que sera mas accesible.






Desarrollado por el experto australiano en biónica Graeme Clark.






3.- Principales tendencia en las últimas décadas:a).- Décadas de los 80´sb).-Décadas de los 90´sc).-Décadas de los 2000 a la fecha
4.- Repercusiones de las tendencias tecnológica
5.-Tendencias Futuras
6.-Acceso a médicamentos esenciales
Diferencias entre dispositivos médicos y productos farmacéuticos
